Suy thận mạn: nguyên nhân, triệu chứng và cách điều trị
1. Suy thận mạn tính là bệnh gì?
Bệnh thận mãn tính, còn gọi là suy thận mãn tính, liên quan đến tình trạng mất dần chức năng thận. Thận là cơ quan trong cơ thể có nhiều chức năng, một trong những chức năng quan trọng nhất là lọc máu và loại bỏ chất thải, độc tố ra khỏi cơ thể qua nước tiểu. Khi thận hoạt động không bình thường, các chất thải tích tụ ảnh hưởng đến các cơ quan khác ở mức nguy hiểm.
Trong giai đoạn đầu của suy thận mạn, bạn có thể có ít dấu hiệu hoặc triệu chứng, do đó thường bị bỏ qua. Chỉ đến khi bệnh tiến triển nặng hơn, bạn mới nhận ra mình bị suy thận.
Việc điều trị suy thận mạn tập trung vào việc làm chậm quá trình tiến triển của tổn thương thận, bằng cách kiểm soát nguyên nhân gây bệnh. Nhưng ngay cả khi kiểm soát được nguyên nhân, tổn thương thận vẫn có khả năng tiến triển thành suy thận giai đoạn cuối, đe dọa tính mạng nếu không được lọc máu và ghép thận.
2. Các giai đoạn của suy thận
Suy thận mạn tiến triển qua nhiều giai đoạn, từ nhẹ đến nặng dựa trên mức lọc cầu thận ( GFR - Glomerular Filtration Rate). Có 5 giai đoạn của bệnh thận bao gồm:
Giai đoạn 1 ( Nhẹ)
- Mức lọc cầu thận (GFR) ≥ 90ml/phút
- Thận vẫn hoạt động bình thường nhưng có tổn thương nhẹ ( phát hiện qua xét nghiệm nước tiểu, siêu âm, sinh thiết). Hầu như không có triệu chứng rõ ràng.
Giai đoạn 2 ( Nhẹ - Trung bình)
- Mức lọc cầu thận GFR: 60-89 ml/phút
- Chức năng thận bắt đầu suy giảm. Có thể xuất hiện các dấu hiệu như mệt mỏi, nước tiểu thay đổi, huyết áp cao.
Giai đoạn 3 ( Trung bình)
- Mức lọc cầu thận GFR: 30-59 ml/phút
- Chức năng thận suy giảm đáng kể, có thể gây ra triệu chứng như phù, thiếu máu, đau lưng, tiểu nhiều hoặc ít hơn bình thường.
Giai đoạn 4 ( Nặng)
- Mức lọc cầu thận GFR: 15-29ml/phút
- Thận suy yếu nghiêm trọng, chất độc tích tụ trong cơ thể. Nhiều triệu chứng xuất hiện hơn như: buồn nôn, ngứa da, chuột rút, sưng phù, cao huyết áp, chán ăn.
Giai đoạn 5 (Suy thận giai đoạn cuối)
- Mức lọc cầu thận <15ml/phút
- Thận gần như mất dần hoàn toàn chức năng, cần điều trị bằng chạy thận nhân tạo hoặc ghép thận để duy trì sự sống. Các triệu chứng nặng khó thở, rối loạn nhịp tim, mất ngủ, bồn chồn, cơ thể suy kiệt.
3. Triệu chứng
Các dấu hiệu và triệu chứng của suy thận mạn phát triển theo thời gian nếu tổn thương thận tiến triển chậm. Mất chức năng thận có thể gây ra sự tích tụ chất lỏng, chất thải và rối loạn điện giải. Tùy thuộc vào mức độ nghiêm trọng, mất chức năng thận có thể gây ra:
- Mệt mỏi và yếu đuối
- Buồn nôn và nôn
- Lú lẫn hoặc khó tập trung
- Sưng (phù nề), đặc biệt là xung quanh tay, mắt cá chân hoặc mặt
- Rối loạn đi tiểu, nhiều hoặc ít hơn bình thường
- Chuột rút, co thắt cơ
- Da khô hoặc ngứa
- Huyết áp tăng khó kiểm soát
- Đau ngực, khó thở nếu có chất lỏng tích tụ quanh tim, phổi
- Gặp vấn đề về rối loạn giấc ngủ.
Các dấu hiệu và triệu chứng của bệnh thận thường không đặc hiệu, nghĩa là chúng có thể có nguyên nhân khác không phải suy thận. Vì thận có thể bù đắp cho chức năng đã mất, bạn có thể không phát triển các dấu hiệu và triệu chứng cho đến khi xảy ra tổn thương không thể phục hồi.

4. Nguyên nhân
Suy thận mạn xảy ra khi một căn bệnh hay tình trạng nào đó làm suy giảm chức năng thận, khiến thận tổn thương và trở nên trầm trọng hơn trong nhiều tháng hoặc nhiều năm.
Các bệnh lý gây ra suy thận mạn bao gồm:
- Tiểu đường type 1 và type 2
- Huyết áp cao
- Viêm cầu thận (viêm các đơn vị lọc của thận)
- Viêm thận kẽ ( viêm các ống thận và các cấu trúc xung quanh)
- Bệnh thận đa nang hoặc các bệnh thận di truyền khác
- Tắc nghẽn đường tiết niệu kéo dài do phì đại tiền liệt tuyến, sỏi thận hoặc ung thư.
- Trào ngược bàng quang niệu quản, một tình trạng khiến nước tiểu trào ngược vào thận
- Nhiễm trùng thận tái phát hay viêm bể thận
5. Các yếu tố rủi ro
Các yếu tố rủi ro làm tăng nguy cơ mắc bệnh thận mãn tính bao gồm:
- Bệnh tiểu đường
- Huyết áp cao
- Bệnh tim mạch
- Hút thuốc
- Béo phì
- Người da đen, người Mỹ bản địa hoặc người Mỹ gốc Á
- Tiền sử gia đình mắc bệnh thận
- Cấu trúc thận bất thường
- Sử dụng thường xuyên các loại thuốc có thể gây hại cho thận.
6. Biến chứng
Suy thận mạn có thể ảnh hưởng đến hầu hết mọi bộ phận trong cơ thể. Các biến chứng tiềm ẩn bao gồm:
- Giữ nước, có thể dẫn đến sưng ở tay và chân, huyết áp cao, phù phổi
- Tăng kali máu dẫn đến suy giảm chức năng tim và đe dọa tính mạng
- Thiếu máu
- Bệnh tim mạch
- Xương yếu và tăng nguy cơ gãy xương
- Giảm ham muốn tình dục, rối loạn cương dương hoặc giảm khả năng sinh sản.
- Tổn thương thần kinh trung ương có thể gây khó tập trung, thay đổi tính cách hoặc co giật.
- Phản ứng miễn dịch giảm, làm tăng nguy cơ nhiễm trùng
- Viêm màng ngoài tim
- Biến chứng thai kỳ gây nguy hiểm cho mẹ và thai nhi đang phát triển
- Tổn thương thận không thể phục hồi, cuối cùng cần chạy thận nhân tạo hoặc ghép thận để duy trì sự sống.
7. Chẩn đoán và điều trị
Chẩn đoán
Bước đầu tiên để chẩn đoán bệnh thận, bác sĩ sẽ hỏi về tiền sử cá nhân và gia đình của bạn. Các câu hỏi có thể bao gồm tiền sử mắc bệnh huyết áp, việc sử dụng thuốc ảnh hưởng đến chức năng thận, những thay đổi trong thói quen đi tiểu và có ai trong gia đình mắc bệnh thận không.
Tiếp theo, bác sĩ có thể kiểm tra các vấn đề về tim mạch, mạch máu, thần kinh và các xét nghiệm như xét nghiệm máu, nước tiểu, hình ảnh để chẩn đoán mức độ nghiêm trọng của bệnh.
Ngoài ra, bác sĩ có thể chỉ định lấy mẫu mô thận xét nghiệm nhằm giúp xác định được nguyên nhân gây ra vấn đề thận của bạn.
Điều trị
Điều trị suy thận mạn bao gồm các biện pháp giúp kiểm soát các dấu hiệu và triệu chứng, giảm biến chứng và làm chậm tiến triển của bệnh. Nếu thận bị tổn thương nghiêm trọng, có thể cần điều trị bệnh thận giai đoạn cuối.
Điều trị biến chứng
Biến chứng bệnh thận có thể được kiểm soát để giúp bệnh nhân duy trì sức khỏe tốt hơn. Các phương pháp điều trị có thể bao gồm:
- Thuốc điều trị huyết áp cao: Những người bị suy thận mạn có thể bị huyết áp cao nặng hơn. Bác sĩ có thể đề nghị dùng thuốc để hạ huyết áp - thường là thuốc ức chế men chuyển (ACE) hoặc thuốc chẹn thụ thể angiotensin II để bảo vệ chức năng thận. Thuốc lợi tiểu cũng được kê trong những trường hợp bệnh nhân có huyết áp cao, kèm theo tình trạng phù nề, giúp duy trì sự cân bằng chất lỏng trong cơ thể.
- Thuốc điều trị thiếu máu: Thuốc bổ sung hormon erythropoietin, đôi khi thêm sắt, giúp sản xuất nhiều tế bào hồng cầu hơn. Điều này có thể làm giảm tình trạng mệt mỏi liên quan đến thiếu máu.
- Thuốc làm giảm mức cholesterol: những người bị suy thận mạn thường có mức cholesterol xấu cao, làm tăng nguy cơ mắc bệnh tim. Bác sĩ có thể kê các thuốc statin để giảm mức cholesterol.
- Thuốc bảo vệ xương: thuốc bổ sung canxi và vitamin D có thể giúp ngăn ngừa xương yếu và giảm nguy cơ gãy xương. Bạn cũng có thể dùng thuốc để giảm lượng phosphate trong máu và bảo vệ mạch máu khỏi bị tổn thương do lắng đọng canxi.
- Chế độ ăn ít protein hơn để giảm thiểu chất thải trong máu: cơ thể phân giải protein và tạo ra các chất thải mà thận phải lọc khỏi máu. Để giảm gánh nặng cho thận, bạn nên tham khảo chế độ ăn uống để kiểm soát lượng protein nạp vào cơ thể trong khi vẫn duy trì chế độ ăn lành mạnh.
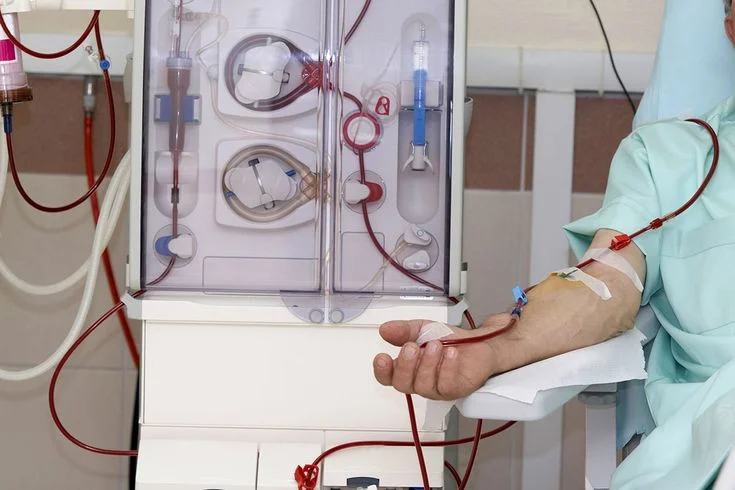
Điều trị suy thận giai đoạn cuối
Khi thận đã mất hoàn toàn hoặc gần hoàn toàn chức năng, suy thận mạn đã bước vào giai đoạn cuối. Phương pháp điều trị cần thiết lúc này là chạy thận nhân tạo hoặc ghép thận.
Thẩm phân
Thẩm phân loại bỏ chất thải và chất lỏng dư thừa ra khỏi máu bằng nhân tạo khi thận không còn khả năng thực hiện chức năng này.
Trong thẩm phân máu hay chạy thận nhân tạo, một máy lọc chất thải và chất lỏng dư thừa ra khỏi máu của bạn
Trong thẩm phân phúc mạc hay lọc màng bụng, một ống mỏng được đưa vào bụng để lấp đầy khoang bụng bằng dung dịch thẩm phân hấp thụ chất thải và chất lỏng dư thừa. Sau một thời gian, dung dịch thẩm phân sẽ thoát ra khỏi cơ thể, mang theo chất thải.
Ghép thận
Bác sĩ sẽ phẫu thuật cấy ghép thận khỏe mạnh từ người khỏe mạnh để thay thế cho quả thận đã bị tổn thương. Thận được ghép có thể đến từ người hiến tặng đã chết hoặc còn sống. Sau khi ghép thận, người bệnh sẽ phải dùng thuốc duy trì trong suốt quãng đời còn lại để chống thải ghép.
8. Sinh hoạt cho người suy thận mạn
Người bị suy thận mạn cần điều chỉnh lối sống, chế độ ăn uống và vận động để làm chậm tiến triển bệnh, giảm triệu chứng và cải thiện chất lượng cuộc sống.
Chế độ ăn uống
- Hạn chế muối, sử dụng không quá 2g mỗi ngày ( khoảng 1 thìa cà phê)
- Tránh sử dụng các thực phẩm chế biến sẵn, đồ hộp, dưa muối, khoai tây chiên
- Kiểm soát lượng đạm nạp vào cơ thể để giảm gánh nặng cho thận. Chọn đạm chất lượng cao như: cá, trứng, thịt trắng, đậu hũ.
- Tránh thực phảm giàu kali như: chuối, cam, khoai tây, bơ, cà chua, sầu tiêng.
- Giảm thực phẩm giàu photpho: sữa, phô mai, lòng đỏ trứng, nội tạng, đậu khô.
- Hạn chế tinh bột, đường và các thực phẩm chứa nhiều dầu mỡ và cholesterol.
Thói quen sinh hoạt
- Tập thể dục nhẹ nhàng và phù hợp với sức khỏe
- Thường xuyên theo dõi cân nặng, huyết áp, đường huyết
- Không hút thuốc, hạn chế rượu bia
- Ngủ đủ giấc, tránh stress
Nguồn tham khảo
- https://www.mayoclinic.org/diseases-conditions/chronic-kidney-disease/diagnosis-treatment/drc-20354527
- https://www.webmd.com/a-to-z-guides/diet-and-chronic-kidney-disease